Что лечат флебологи
К компетенции флебологов относятся несколько заболеваний и патологических состояний, которые обладают разной степенью опасности для здоровья пациента. Некоторые из них очень часты, но довольно безобидны. Другие встречаются гораздо реже, чем можно подумать, если принимать во внимание их известность среди обычных людей и то, сколько о них говорят в прессе и на телевидении, хотя их узнаваемость, несомненно, впрямую связана с потенциальной опасностью. Все заболевания венозной системы разделяют на две основные группы - хронические и острые.
Начнем с хронических. К ним относят ретикулярный варикоз и телеангиэктазии, варикозную болезнь, посттромботическую болезнь, флебодисплазии, функциональную венозную недостаточность.
Ретикулярный варикоз и телеангиэктазии
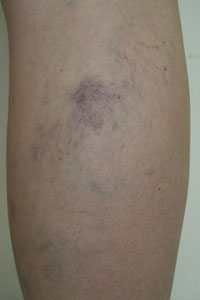
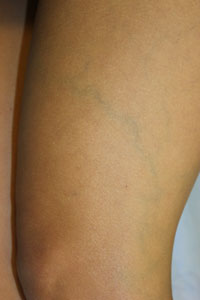 Этот
вариант хронического заболевания вен представляет собой расширение наименее значительных по калибру сосудов, расположенных в коже. Телеангиэктазии (в
разговорной речи их еще называют сосудистыми звездочками, сосудистой сеткой) -
красного или синего цвета расширенные сосуды диаметром до 2 мм, которые могут
образоваться в любом месте на ноге (на фото слева - типичная сосудистая звездочка). Они могут быть изолированными - т.е., кроме
"звездочек" других патологически измененных вен на нижней конечности
нет, но чаще телеангиэктазии появляются вместе с ретикулярными варикозными
венами.
Этот
вариант хронического заболевания вен представляет собой расширение наименее значительных по калибру сосудов, расположенных в коже. Телеангиэктазии (в
разговорной речи их еще называют сосудистыми звездочками, сосудистой сеткой) -
красного или синего цвета расширенные сосуды диаметром до 2 мм, которые могут
образоваться в любом месте на ноге (на фото слева - типичная сосудистая звездочка). Они могут быть изолированными - т.е., кроме
"звездочек" других патологически измененных вен на нижней конечности
нет, но чаще телеангиэктазии появляются вместе с ретикулярными варикозными
венами.Ретикулярный
варикоз и телеангиэктазии - самое частое хроническое заболевание вен, такие
сосуды можно найти у 50-60% взрослых людей. При этом абсолютное большинство
пациентов - женщины, у мужчин эта форма заболевания крайне редка.
Ретикулярный варикоз и телеангиэктазии - патология поверхностных вен, глубокие вены всегда сохраняют свою нормальную функцию
это самое безобидное заболевание вен, наличие даже очень большого числа этих сосудов ничем не угрожает здоровью пациента. Единственная проблема, которая может встать перед пациенткой - косметическая, проблема внешнего вида, но не здоровья. Если вы ничего не будете делать с ретикулярным варикозом и телеангиэктазиями - с вашим здоровьем ничего не случится. Есть лишь одно исключение, по счастью, крайне-крайне редкое - наружное кровотечение из истонченного телеангиэктаза. Частота этого осложнения низка, только 0,7% пациентов могут столкнуться с ним.
это самостоятельное заболевание, появление телеангиэктазий и ретикулярного варикоза не является первым этапом развития варикозной болезни (см. ниже - даже не специалист легко увидит разницу между внешними признаками этих двух заболеваний), и уж тем более, наличие сосудистых звездочек никаким образом не повышает риск развития венозного тромбоза и легочной эмболии. Если у вас появились сосудистые звездочки и ретикулярные вены, то это вовсе не означает, что у вас разовьется варикозная болезнь. Более того, по моим наблюдениям, шансы на развитие варикозной болезни куда выше у тех, у кого нет телеангиэктазий и ретикулярного варикоза. Т.е., если доктор во время консультации говорит вам, что нужно избавиться от звездочек и ретикулярных вен, чтобы в будущем не развилась более тяжелая болезнь, то, мягко говоря, он вас дезориентирует и дает не вполне верную информацию.
Варикозная болезнь
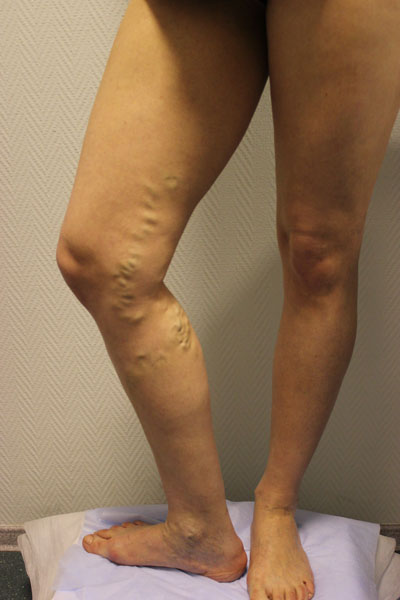 Это заболевание развивается приблизительно у 25-30% людей. Считается, что чаще варикозной болезнью страдают женщины, но, возможно это просто впечатление - женщины просто чаще и раньше обращаются к флебологу, ведь самой первой проблемой, связанной с варикозом обычно служит косметическая - становится неудобно перед окружающими, пациентки стесняются носить юбки, ходить на пляж и т.д.
Это заболевание развивается приблизительно у 25-30% людей. Считается, что чаще варикозной болезнью страдают женщины, но, возможно это просто впечатление - женщины просто чаще и раньше обращаются к флебологу, ведь самой первой проблемой, связанной с варикозом обычно служит косметическая - становится неудобно перед окружающими, пациентки стесняются носить юбки, ходить на пляж и т.д.
Основным признаком варикозной болезни служит характерное, т.н. узловатое (лат. varix - узел), расширение подкожных вен, глубокие вены при этом не изменяются. Варикозное расширение вен чаще всего появляется на внутренней поверхности голени и/или бедра, реже - на задней поверхности голени. Скорость прогрессирования собственно варикоза у всех разная, у кого-то появляется первый узел, а затем никакх особых изменений пациент на протяжении многих лет не замечает. У другого - варикоз начинает быстро развиваться, появляются все новые и новые узлы буквально в течение одного года.
Спустя несколько лет к варикозу
присоединяются тяжесть, утомляемость в ногах к концу дня, боли, отеки. Обычно
такие симптомы развиваются в течение 3-7 лет после появления варикозно
измененных вен у тех пациентов, которые вообще не занимаются лечением своего
заболевания. Если они продолжат это делать дальше и не станут прислушиваться к
советам флебологов, то спустя еще 15-20 лет можно ожидать развития трофических
расстройств - кожа станет коричневой, подкожная клетчатка уплотнится, а в финале
всего появится трофическая язва - длительно незаживающая рана на ноге с гнойным
отделяемым.
Что важно знать о варикозной болезни:
это заболевание грозит пациенту нарушением работы венозной системы, поэтому представляет собой угрозу, от которой лучше избавиться. Если у вас варикозная болезнь и доктор предлагает вам склеротерапию или операцию (см. раздел "Чем лечат флебологи") - лучше согласиться. Правда, если доктор говорит, что нужно оперироваться чуть ли не сейчас, на крайний случай - завтра, иначе ждут вас беды неминуемые уже послезавтра, то он, мягко говоря, преувеличивает. В абсолютном большинстве случаев операцию при варикозной болезни можно отложить (но, конечно, не на 5-10 лет!), выполнив ее в удобные вам сроки, при условии, что до операции вы будете использовать консервативные средства (компрессию, флеботонизирующие препараты) и регулярно наблюдаться.
первым признаком варикозной болезни служит варикозное расширение вен. Если вам говорят, что заболевание начинается с тяжести и утомляемости в ногах, с небольших отеков, а уж потом появляется варикоз, то, мягко говоря, преувеличивают. По крайней мере, в абсолютном большинстве случаев это не так - т.е., сначала варикоз, затем нарушение работы венозной системы, а уже потом следствие этих нарушений - боли, отеки и пр..
при варикозной болезни развивается недостаточность клапанов поверхностных вен. Многие пациенты, прочитав в заключении ультразвукового исследования о том, что у них нашли ту самую недостаточность, тут же пытаются вникнуть в суть этого состояния и оценить степень связанной с ним опасности для себя. На самом деле, объяснение как, почему, когда развивается недостаточность клапанов поверхностных вен, чем это грозит, может занять десятки страниц текста. Зачастую даже доктора, которые уже занимаются лечением венозных больных, могут недостаточно точно представлять себе эти вопросы. Поэтому я советую пациентам, прочитав о недостаточности клапанов, принять это как факт и не более. К тому же, недостаточность клапанов поверхностных вен может пройти (!!!) и вена может снова стать нормально работающей. Не у всех, не всегда, но в результате грамотно спланированного лечения можно добиться такого результата.
это заболевание проявляется, прежде всего, варикозным расширением вен. Нет варикоза - нет и варикозной болезни. Если вам сделали ультразвуковое исследование, что-то там нашли (недостаточность клапанов в какой-нибудь вене) и говорят, что нужно избавляться от больных вен, в то время, как вы не видите у себя на ноге ни одной варикозной вены, за исключением может быть ретикулярных (см. выше) - то ваши сомнения в необходимости операции вполне обоснованы. Скорее всего, вам, мягко говоря, завышают показания к хирургическому лечению. Варикозная болезнь - диагноз клинический (осмотр и пальпация), а не инструментальный (ультразвук), а флеболог должен лечить больного, а не результаты ультразвуковой диагностики.
это заболевание хроническое - а значит имеет полное право по своей природе рецидивировать. Т.е., варикоз может появиться снова - и появляется приблизительно у 30% пациентов в течение последующих 5-10 лет. Поэтому, если вы требуете от доктора гарантий излечения, то вы неправы, а если доктор вдруг решит вам такие гарантии дать, то тут одно из двух - или у вас нет варикозной болезни, а есть какие-то находки при ультразвуке, или доктор, мягко говоря, разбрасывается обещаниями. Кстати, не стоит так уж бояться рецидива - к счастью рецидивный варикоз обычно меньше по масштабу и для его устранения требуется меньше времени и усилий, чем при первичном лечении.
Посттромботическая болезнь
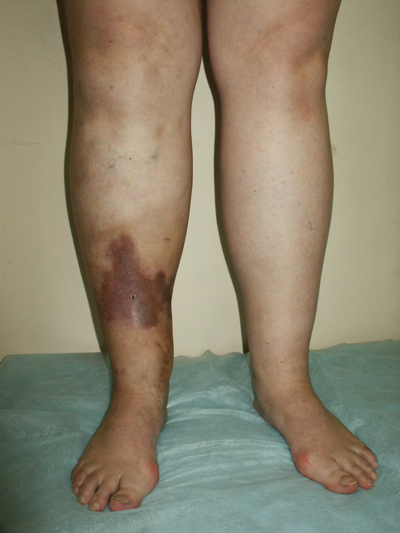
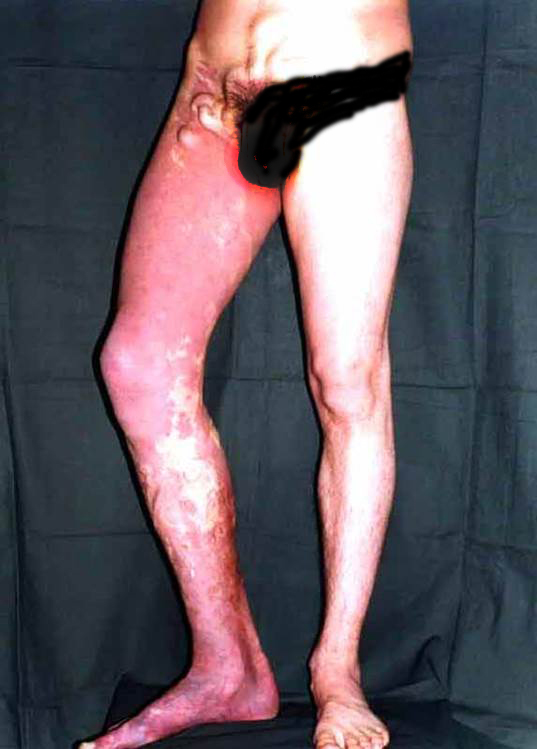
Это заболевание служит следствием тромбоза глубоких вен нижних конечностей. В процессе т.н. реканализации (рассасывания) тромба происходит разрушение клапанов глубоких вен и развивается их недостаточность, кровь по этим сосудам движется как вверх, куда ей положено течь, так и вниз (это называют рефлюксом). Возникающие затруднения венозного оттока приводят к тому, что объем венозной крови в ноге увеличивается. Вместе с этим увеличивается и объем ноги - развивается отек, первый и основной симптом посттромботической болезни. В отличие от варикозной болезни, при которой отек носит преходящий характер, т.е. появляется во второй половине дня и проходит после ночного отдыха, при посттромботической отек сохраняется постоянно, вызывая нарушения питания тканей конечности. Сложные микроциркуляторные и биохимические процессы в коже и подкожной клетчатке, стимулированные отеком, приводят к формированию трофических расстройств - кожа темнеет (гиперпигментация), подкожная клетчатка изменяется (липодерматосклероз) и реальной становится угроза трофической язвы (на фото - типичная картина тяжелой посттромботической болезни: нет варикоза, есть отек голени и бедра, есть обширные трофические расстройства, захватывающие переднюю и наружную поверхность голени). К счастью, посттромботическая болезнь не слишком распространена. Точных эпидемиологических данных не существует, можно предполагать, что не более 2% взрослых людей болеют этим заболеванием.
Что важно знать о посттромботической болезни:
увы, это неизлечимое заболевание, восстановление функции разрушенных клапанов глубоких вен невозможно - многочисленные попытки создания искусственных клапанов пока не привели к сколь-нибудь существенным позитивным результатам, также, как не особо эффективны и все другие известные хирургические способы лечения. Поэтому если у вас посттромботическая болезнь, а вам предлагают операцию и обещают, что она даст хороший эффект, то мягко говоря, преувеличивают свои возможности. Хирургическое вмешательство при посттромботической болезни возможно, но тут действует принцип "семь раз отмерь, один раз отрежь" - нужно точно знать, что и зачем ты делаешь и на какой результат рассчитываешь, а также доступно объяснить это пациенту. Как правило, операции не решают задачи излечения, а позволят добиться какого-то тактического успеха, например, ускорить заживление образовавшейся трофической язвы.
как любое хроническое заболевание оно требует постоянного контроля со стороны врача и, прежде всего, пациента. При правильном ведении таких больных, а самое главное, при полном соблюдении врачебных рекомендаций пациентом, можно добиться очень хороших результатов - не будет ни отека, ни угрозы развития трофических расстройств. Правда, для этого потребуется несколько лет усилий.
симптомы посттромботической болезни схожи с признаками варикозной, но вот прогноз течения отличается весьма заметно - если не лечить или лечить посттромботическую болезнь кое-как, трофические расстройства могут появиться уже через 3-5 лет после эпизода острого венозного тромбоза.
Флебодисплазия
 Это крайне редкое (1 случай на 10000 населения) заболевания. В результате
врожденной поломки в процессе развития венозной системы человек рождается с
совершенно по другому устроенным венозным руслом. У таких больных могут,
например, практически полностью отсутствовать глубокие вены и тогда мы
встречаемся с наиболее тяжелыми формами заболевания. В более простых ситуациях
глубокие вены работают хуже, чем в норме или дисплазия поражает только
поверхностные вены.
Это крайне редкое (1 случай на 10000 населения) заболевания. В результате
врожденной поломки в процессе развития венозной системы человек рождается с
совершенно по другому устроенным венозным руслом. У таких больных могут,
например, практически полностью отсутствовать глубокие вены и тогда мы
встречаемся с наиболее тяжелыми формами заболевания. В более простых ситуациях
глубокие вены работают хуже, чем в норме или дисплазия поражает только
поверхностные вены.
Что важно знать о флебодисплазиях:
изменения в венах часто существуют совместно с различного размера пятнами на коже конечностей, которые имеют красно-розовый цвет.
излечение невозможно, а хирургическая коррекция обычно не слишком эффективна. Восстановить глубокие вены нереально, удаление измененных поверхностных вен сопряжено с трудностями, а после удаления таких сосудов довольно быстро образуются новые. В связи с этим, как и при посттромботической болезни основными средствами помощи становятся нехирургические методы, а операция может решить только локальную, тактическую задачу.
Функциональная венозная недостаточность
Что важно знать о функциональной венозной недостаточности:
появление признаков венозного застоя у здорового человека не означает развития в дальнейшем варикозной болезни или другого заболевания вен.
предотвратить функциональную венозную недостаточность довольно легко и любой флеболог доступно объяснит вам, как это сделать.
Осложнения хронических заболеваний вен
 Осложнения
заболеваний вен, к счастью, не так часты, как об этом думают обычные люди. Но
самые неприятные и даже трагичные ситуации могут стать реальностью, если
вовремя не обратиться к флебологу и не провести нужное лечение. Если вы решили
полагаться на авось, то у вас может развиться хроническая венозная
недостаточность, тромбофлебит, наружное кровотечение.
Хроническая
венозная недостаточность. Раньше этим названием объединяли все хронические заболевания вен.
Сегодня о развитии хронического нарушения функции венозной системы говорят при
развитии регулярно появляющегося или стойкого отека, трофических расстройств.
Признаки хронической венозной недостаточности можно обнаружить приблизительно у
трети пациентов, а в возрасте старше 60 лет доля таких больных достигает
половины и более. Крайнее
выражение хронической венозной недостаточности - трофическая язва, незаживающий
дефект кожи с гнойным отделяемым. Лечение пациента с трофической язвой - одна
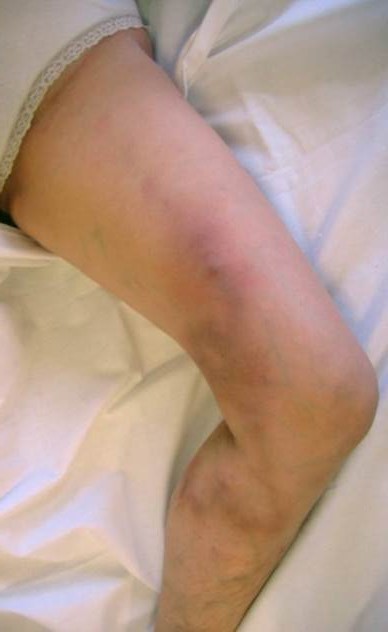
из самых сложных задач во флебологии. Тромбофлебит (на фото). Этим
термином называют образование тромба в варикозно измененной вене, которое
сопровождается развитием воспаления венозной стенки - тромбофлебитом.
Симптомами осложнения служат уплотнение, покраснение кожи, сильная
болезненность в области воспаленной и тромбированной вены. Т.е., если вчера
вена имела синеватый оттенок, спадалась и становилась меньше видна в положении
лежа, при надавливании на нее вы не испытывали существенных неприятных
ощущений, а сегодня при нажатии на нее вы испытываете боль, чувствуете под
пальцами уплотнение, а кожа над этим местом стала красной или
красновато-коричневой - это почти наверняка тромбофлебит. А значит вам
немедленно нужно обратиться к врачу.
Осложнения
заболеваний вен, к счастью, не так часты, как об этом думают обычные люди. Но
самые неприятные и даже трагичные ситуации могут стать реальностью, если
вовремя не обратиться к флебологу и не провести нужное лечение. Если вы решили
полагаться на авось, то у вас может развиться хроническая венозная
недостаточность, тромбофлебит, наружное кровотечение.
Хроническая
венозная недостаточность. Раньше этим названием объединяли все хронические заболевания вен.
Сегодня о развитии хронического нарушения функции венозной системы говорят при
развитии регулярно появляющегося или стойкого отека, трофических расстройств.
Признаки хронической венозной недостаточности можно обнаружить приблизительно у
трети пациентов, а в возрасте старше 60 лет доля таких больных достигает
половины и более. Крайнее
выражение хронической венозной недостаточности - трофическая язва, незаживающий
дефект кожи с гнойным отделяемым. Лечение пациента с трофической язвой - одна
из самых сложных задач во флебологии. Тромбофлебит (на фото). Этим
термином называют образование тромба в варикозно измененной вене, которое
сопровождается развитием воспаления венозной стенки - тромбофлебитом.
Симптомами осложнения служат уплотнение, покраснение кожи, сильная
болезненность в области воспаленной и тромбированной вены. Т.е., если вчера
вена имела синеватый оттенок, спадалась и становилась меньше видна в положении
лежа, при надавливании на нее вы не испытывали существенных неприятных
ощущений, а сегодня при нажатии на нее вы испытываете боль, чувствуете под
пальцами уплотнение, а кожа над этим местом стала красной или
красновато-коричневой - это почти наверняка тромбофлебит. А значит вам
немедленно нужно обратиться к врачу.Что важно знать о тромбофлебите:
тромбофлебитом называют поражение поверхностных, а не глубоких вен.
чем дольше пациент не избавляется от варикозной болезни, тем выше вероятность тромбофлебита.
сам по себе тромбофлебит не угрожает развитием такого опасного осложнения, как легочная эмболия. Тромбофлебит при отсутствии лечения может распространиться дальше и привести к развитию тромбоза глубоких вен, который уже и вызовет легочную эмболию.
К острым заболеваниям относят тромбоз глубоких вен, с которым связано его опаснейшее последствие - легочная эмболия
Тромбоз глубоких вен
 Суть
заболевания состоит в образовании сгустка крови в просвете глубокой вены. Тромбоз может быть разной протяженности - могут поражаться только вены голени
(так называемый дистальный тромбоз), процесс может распространяться выше, на
подколенную, бедренную, подвздошные вены и даже на нижнюю полую вену (так
называемый проксимальный тромбоз). Сгусток крови, перекрывая движение ее по
глубокой венозной системе приводит к развитию отека. Обычно отек возникает
внезапно (вчера не было, сегодня есть) и только на одной нижней конечности.
Бывает и одновременный тромбоз на двух ногах, но достаточно редко, поэтому
внезапный двусторонний отек заставляет думать, прежде всего, о других возможных
причинах, не о тромбозе. Частота
венозного тромбоза не так высока, как можно было бы подумать, исходя из его
повсеместной известности - ежегодно в нашей стране это заболевание развивается
у 100-150 из 100000 человек.
Все знают, что тромбоз опасен и это верно. Вернее будет сказать, что опасен не сам
тромбоз, а его осложнение - легочная эмболия. Наиболее верхний участок тромба
отрывается и с током крови попадает в систему легочных артерий, перекрывая их
просвет. В самом тяжелом случае, когда размер тромба велик, происходит резкое
падение артериального давления, развивается гипоксия и пациент погибает. Именно
истории о таких случаях, произошедших со знакомыми, родственниками переходят из
уст в уста, вызывая у обычного человека сильный, иногда едва ли не панический,
страх развития острого венозного тромбоза. По счастью, далеко не каждый случай
тромбоза глубоких вен сопровождается легочной эмболией и далеко не каждая
легочная эмболия приводит к гибели пациента, ведь оторваться может и небольшой
участок тромба. Т.е., я хочу сказать, что в большинстве случаев венозного
тромбоза трагедии не произойдет, но, с другой стороны, конечно же, нельзя
относится к венозному тромбозу благодушно - при малейшем подозрении на тромбоз
глубоких вен нужна немедленная консультация флеболога, сосудистого хирурга или
хирурга.
Суть
заболевания состоит в образовании сгустка крови в просвете глубокой вены. Тромбоз может быть разной протяженности - могут поражаться только вены голени
(так называемый дистальный тромбоз), процесс может распространяться выше, на
подколенную, бедренную, подвздошные вены и даже на нижнюю полую вену (так
называемый проксимальный тромбоз). Сгусток крови, перекрывая движение ее по
глубокой венозной системе приводит к развитию отека. Обычно отек возникает
внезапно (вчера не было, сегодня есть) и только на одной нижней конечности.
Бывает и одновременный тромбоз на двух ногах, но достаточно редко, поэтому
внезапный двусторонний отек заставляет думать, прежде всего, о других возможных
причинах, не о тромбозе. Частота
венозного тромбоза не так высока, как можно было бы подумать, исходя из его
повсеместной известности - ежегодно в нашей стране это заболевание развивается
у 100-150 из 100000 человек.
Все знают, что тромбоз опасен и это верно. Вернее будет сказать, что опасен не сам
тромбоз, а его осложнение - легочная эмболия. Наиболее верхний участок тромба
отрывается и с током крови попадает в систему легочных артерий, перекрывая их
просвет. В самом тяжелом случае, когда размер тромба велик, происходит резкое
падение артериального давления, развивается гипоксия и пациент погибает. Именно
истории о таких случаях, произошедших со знакомыми, родственниками переходят из
уст в уста, вызывая у обычного человека сильный, иногда едва ли не панический,
страх развития острого венозного тромбоза. По счастью, далеко не каждый случай
тромбоза глубоких вен сопровождается легочной эмболией и далеко не каждая
легочная эмболия приводит к гибели пациента, ведь оторваться может и небольшой
участок тромба. Т.е., я хочу сказать, что в большинстве случаев венозного
тромбоза трагедии не произойдет, но, с другой стороны, конечно же, нельзя
относится к венозному тромбозу благодушно - при малейшем подозрении на тромбоз
глубоких вен нужна немедленная консультация флеболога, сосудистого хирурга или
хирурга.
Что важно знать о тромбозе глубоких вен:
многие больные приходят к врачу с вопросом: "Нельзя ли мне у вас провериться, а вдруг у меня есть венозный тромбоз? Что-то у меня то тут, то там побаливает время от времени, переливается, жжет и т.д. и т.п.". Так вот, такого не бывает - тромбоз практически всегда возникает остро и проявляется ярко. Это настолько выбивается из привычных пациенту ощущений, что даже самые невнимательные к себе люди довольно быстро обращаются к врачу совсем с другим вопросом: "Доктор, что это такое со мной внезапно произошло?"
чем раньше начато лечение, тем быстрее остановится распространение тромба по венозной системе и тем больше шансов избежать легочной эмболии.
увы, но операций, которые позволяют удалить тромб и вернуть глубокие вены в здоровое состояние, пока не существует.
тромбоз - это острое состояние, активная фаза которого длится около 4 недель. По прошествии этого времени говорить о тромбозе уже не стоит - у пациента начинает развиваться посттромботическая болезнь, а это уже другая история с другими рисками и проблемами. Поэтому мы избегаем использовать слово "тромбоз" у тех пациентов, которые перенесли его несколько недель-месяцев назад, поскольку это неверно терминологически и плохо влияет на психологическое состояние больных, многие из которых воспринимают слово "тромбоз" в своем отношении как едва ли не приговор
тромбоз глубоких вен трансформируется в посттромботическую болезнь, а потому начатое лечение ни в коем случае нельзя прекращать и даже изменять не посоветовавшись со своим врачом.
Нужно сказать, что флебологи лечат не только заболевания венозной системы. Многие мои коллеги занимаются ведением больных с лимфедемой.
Лимфедема
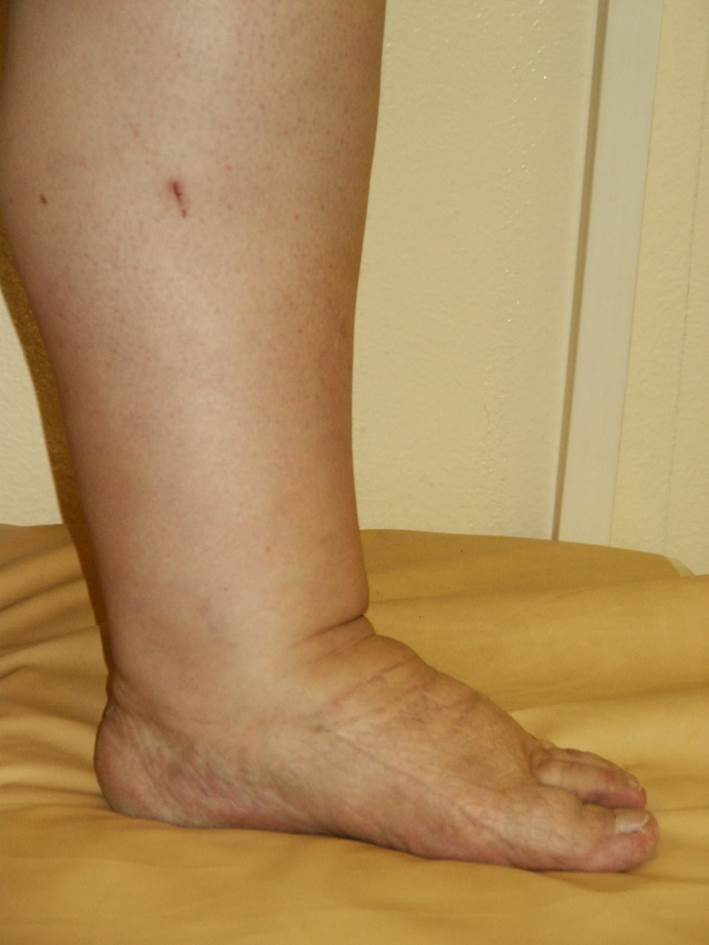 Это хроническое заболевание, возникающее при нарушении пропускной способности
лимфатической системы. Она выполняет в организме ряд важнейших функций. Одной
из них служит возврат в сосудистую систему части жидкости, которую
лимфатические капилляры собирают в тканях. Нарушение работы лимфатических
сосудов и узлов проявляется развитием
характерного отека, который сложно спутать с отеком какого-либо другого
происхождения. В поле зрения флебологов попадают обычно пациенты с лимфедемой
нижних конечностей. Это заболевание носит комплексный характер, включает в себя
в основном нехирургические компоненты (специальный массаж - лимфодренаж,
компрессионные бандажи, чулки, флеботоники и пр.). Достичь эффекта у пациентов
с лимфедемой бывает очень сложно, поэтому лечение может длиться годами и
растягиваться на всю жизнь пациента.
Частота лимфедемы у нас в стране невелика . Точных данных пока не получено, но можно
предполагать, что таких больных не более 1% среди населения.
Это хроническое заболевание, возникающее при нарушении пропускной способности
лимфатической системы. Она выполняет в организме ряд важнейших функций. Одной
из них служит возврат в сосудистую систему части жидкости, которую
лимфатические капилляры собирают в тканях. Нарушение работы лимфатических
сосудов и узлов проявляется развитием
характерного отека, который сложно спутать с отеком какого-либо другого
происхождения. В поле зрения флебологов попадают обычно пациенты с лимфедемой
нижних конечностей. Это заболевание носит комплексный характер, включает в себя
в основном нехирургические компоненты (специальный массаж - лимфодренаж,
компрессионные бандажи, чулки, флеботоники и пр.). Достичь эффекта у пациентов
с лимфедемой бывает очень сложно, поэтому лечение может длиться годами и
растягиваться на всю жизнь пациента.
Частота лимфедемы у нас в стране невелика . Точных данных пока не получено, но можно
предполагать, что таких больных не более 1% среди населения.
Что важно знать о лимфедеме:
не следует называть это заболеванием лимфостазом, как часто делают у нас и врачи и пациенты. Лимфостаз - это крайняя степень лимфедемы, слоновость, которая редко встречается в европейских странах.
зачастую врачи называют лимфостазом или лимфедемой отеки, вызванные совсем другими причинами, которые не проявляют себя во время осмотра пациента. Собзлазн остановиться в дальнейшем диагностическом поиске может быть велик и пациент получает диагноз, не имеющий к нему никакого отношения. Если вдруг вам сказали, что у вас лимфедема/лимфостаз, нужно проконсультироваться у специалиста (флеболога), который сможет установить, так ли это на самом деле.